مفصل شارکو چیست و چگونه درمان می شود؟

استئوآرتروپاتی نوروپاتیک یا پای شارکو یک فرآیند التهابی است که بر بافت های نرم، استخوانها و مفاصل پا یا مچ پا تأثیر می گذارد. یک وضعیت بالقوه محدود کننده تحرک که در برخی موارد قابل پیشگیری است. در صورتی که به این عارضه مبتلا هستید؛ با مراجعه به مرکز پلی کلینیک تخصصی ارتوپدی فنی دکتر فروغ و تهیه بریس و ارتزهای مخصوص آرتروپاتی شارکو می توانید شرایط خود را بهبود دهید. لطفا جهت کسب اطلاعات بیشتر و مشاوره با کارشناسان این مرکز، از طریق تماس با شماره تلفن 02166576424 و شماره واتس آپ ٠٩٣٩٦٩٨٤٤٣٠اقدام فرمایید.
پای شارکو میتواند ناشی از بیحسی کامل یا تقریباً کامل در یک یا هر دو پا یا مچ پا باشد. این وضعیت باعث میشود استخوانهای پا ضعیف شوند و آنها را مستعد آسیبهایی مانند شکستگی و دررفتگی کند.
از آنجایی که پا بیحس است، درد ناشی از شکستگی یا آسیبهای دیگر میتواند مورد توجه قرار نگیرد و منجر به آسیبهای اضافی ناشی از راه رفتن و ایستادن شود.
با ادامه ضعیف شدن استخوانها، مفاصل پا ممکن است دررفته یا فرو بریزند و شکل پا را تغییر دهند. شکل به دست آمده به عنوان پا با کف گهوارهای نامیده میشود، زیرا قوس به سمت پایین و بیرون کشیده شده و ظاهری مانند صندلی گهوارهای ایجاد میکند.پای شارکو همچنین میتواند منجر به بروز زخمهایی شود که به سختی بهبود مییابند. در صورت عدم درمان، پای شارکو میتواند منجر به تغییر شکل شدید، ناتوانی یا قطع عضو شود.
علائم پای شارکو:
پای شارکو در سه مرحله رخ میدهد:
- مرحله اول: تکه تکه شدن و تخریب
این مرحله حاد و اولیه با علائمی مانند قرمزی و تورم قابل توجه پا و مچ پا مشخص میشود. همچنین در مقایسه با پای دیگر، ممکن است در لمس آن ناحیه گرم یا داغ شود. در داخل، تورم بافت نرم و شکستگیهای کوچک استخوان شروع به رخ دادن میکند که نتیجه آن تخریب مفاصل و استخوان اطراف است. این امر باعث از دست دادن ثبات مفاصل و در نتیجه دررفتگی میشود. استخوانها حتی ممکن است ژلهای شده و کاملاً نرم شوند. در طی این مرحله، قسمت پایینی پا ممکن است ظاهری صاف یا ته صاف پیدا کند. برآمدگیهای استخوانی (برآمدگیهای کف پا) نیز ممکن است در پایین پا ظاهر شوند. در صورت عدم درمان، این مرحله میتواند تا یک سال ادامه یابد.
- مرحله دوم: ادغام
در این مرحله بدن تلاش میکند تا آسیب وارد شده در مرحله اول را التیام بخشد. تخریب مفاصل و استخوانها کند میشود و در نتیجه تورم، قرمزی و گرما کمتر میشود.
- مرحله سوم: بازسازی
در این مرحله سوم و نهایی، مفاصل و استخوانهای پا بهبود مییابند. متأسفانه آنها به خودی خود به وضعیت یا شکل اولیه خود بر نمیگردند. در حالی که هیچ آسیب بیشتری به پا وارد نمیشود، اغلب در وضعیت تغییر شکل یافته و ناپایدار باقی میماند. همچنین ممکن است پا بیشتر مستعد ایجاد زخم باشد که میتواند منجر به تغییر شکل بیشتر یا در برخی موارد نیاز به قطع عضو شود.
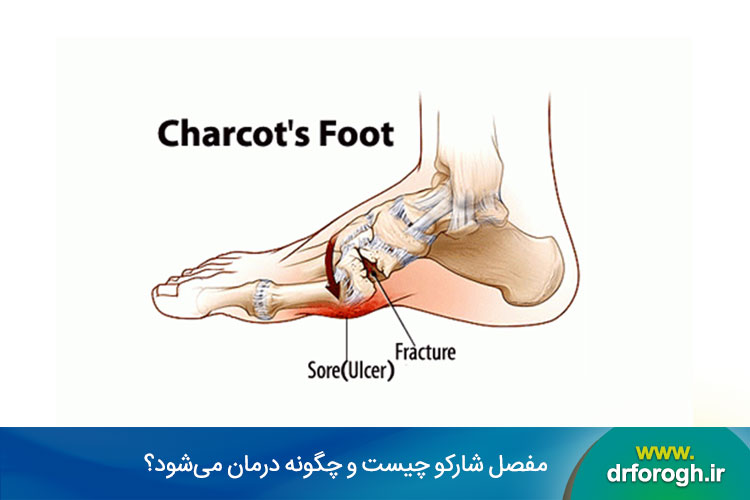
علل ایجاد پای شارکو:
پای شارکو در افرادی رخ میدهد که در پاهای خود بیحسی دارند. این از دست دادن حس نتیجه نوعی آسیب عصبی به نام نوروپاتی محیطی است.پای شارکو بیشتر به عنوان یک عارضه نادر مرتبط با دیابت است اما نوروپاتی محیطی با چندین بیماری همراه است که شامل موارد زیر میشود:
- دیابت
- اختلال مصرف الکل
- سوء مصرف مواد مخدر
- جذام
- سیفلیس
- سیرنگومیلیا
- فلج اطفال
- عفونت، ضربه یا آسیب در اعصاب محیطی
- HIV
- بیماری پارکینسون
- شرایط التهابی، مانند سارکوئیدوز یا پسوریازیس
تشخیص پای شارکو:
در مرحله یک، پای شارکو ممکن است تشخیص داده نشود زیرا اشعه ایکس ممکن است هنوز آسیبی را که شروع به رخ دادن کرده است، تشخیص ندهد. به همین دلیل، مهم است که در صورت داشتن شرایط پزشکی که ممکن است منجر به پای شارکو شود، به پزشک خود اطلاع دهید.
در مراحل بعدی که بیماری پیشرفت کرده است، فناوریهای تصویربرداری مانند اشعه ایکس و ام آر آی میتوانند مفید باشند.
پزشک شما علاوه بر تجزیه و تحلیل علائم شما، علائم نوروپاتی را از طریق معاینه فیزیکی، مرور تاریخچه پزشکی و آزمایشات بررسی میکند. این تستها ممکن است شامل موارد زیر باشد:
- تست تک رشتهای Semmes-Weinstein 10/5.07 گرمی که حساسیت به فشار و لمس در رشتههای عصبی بزرگ را تجزیه و تحلیل میکند.
- تست pinprick که توانایی احساس درد را ارزیابی میکند.
- تست نورومتر که اختلال عملکرد اعصاب محیطی مانند نوروپاتی دیابتی را شناسایی میکند.
پزشک شما همچنین رفلکسهای تاندون شما را آزمایش میکند و تون عضلانی و قدرت پای شما را تجزیه و تحلیل میکند.
درمان پای شارکو:
درمان پای شارکو در مراحل اولیه به منظور کاهش تورم و گرما در ناحیه ملتهب و همچنین تثبیت پا با بیحرکت نگه داشتن آن است. مهم است که هرگونه وزن یا فشار روی پا را از بین ببرید تا آسیب اضافی وارد نشود. چندین درمان غیرجراحی و با تکنولوژی پایین برای پای شارکو ممکن است به توقف پیشرفت آن کمک کند که شامل:
- گچ گیری تماسی پا که به طور خاص روی ساق و پا را میپوشاند
- پوشیدن آتل محافظ، بریس راه رفتن یا چکمه پیاده روی سفارشی
- به حداقل رساندن یا از بین بردن وزن روی پای آسیب دیده با استفاده از ویلچر، عصا یا اسکوتر پیاده روی
- استفاده از بریس و ارتز برای اصلاح هم ترازی پا
این پشتیبانیها ممکن است برای چندین ماه یا بیشتر مورد نیاز باشد. در این مدت، باید به طور منظم به پزشک مراجعه کرده تا پیشرفت شما را زیر نظر داشته باشد. اگر فقط یک پا تحت تاثیر قرار گرفته باشد، پای دیگر شما از نظر علائم در این مدت تحت نظر خواهد بود.
هنگامی که پای شما بهبود یافت، ممکن است برای کاهش یا از بین بردن احتمال ابتلا به پای شارکو در آینده، کفشهای درمانی یا کفشهای دیابتی تجویز شود.
گچ گیری تماسی:
اکثر موارد پای شارکو حاد را میتوان به صورت غیرجراحی با روشهای کاهش فشار مانند گچ گیری تماسی کامل (TCC) که استاندارد طلایی درمان است، درمان کرد. بیشتر لایههای گچ گیری برای انطباق دقیق با اندام تحتانی با هدف توزیع یکنواخت نیروها در سطح کف پا حذف میشوند. یک جوراب ساق بلند لولهای با فوم کم چگالی یا نمد یک چهارم اینچی روی تاج تیبیا و مالئولها و اطراف سرهای متارسال با یک لایه بالشتک مصنوعی اعمال میشود.
اولین گچ پس از یک هفته به دلیل کاهش سریع ادم که در نتیجه TCC و تحمل وزن محافظت شده و محدود رخ میدهد، تعویض میشود. گچهای بعدی در فواصل دو تا چهار هفتهای تغییر میکنند تا زمانی که اریتم و ادم برطرف شده، دمای اندام آسیب دیده کاهش یافته و مشابه اندام طرف مقابل باشد و در یافتههای رادیوگرافی تثبیت شود.
وجود زخم واگنر درجه 3 (یا بالاتر) نیاز به برش، درناژ و درمان آنتی بیوتیکی با رفع هرگونه آبسه قبل از استفاده از TCC دارد. ارزیابی دوره ای زخم باید همراه با دبریدمان در زمان تعویض گچ انجام شود.TCC با راهپیمایی محافظتشده خطر ایجاد فرآیند شارکوی طرف مقابل را در مقایسه با عدم تحمل وزن با عصا کاهش میدهد. TCC همچنین با بهبود زخمهای غیرعفونی کف پا در بیماران دیابتی مرتبط است.
بریس پنوماتیک پیش ساخته راه رفتن:
جایگزینی برای TCC یک بریس پنوماتیک پیش ساخته راه رفتن (PPWB) است که مشخص شده است فشار کف پای جلویی و میانی پا را در درمان زخم کف پای نوروپاتیک کاهش میدهد. مزایای آن شامل نظارت آسانتر زخم، سهولت استفاده و توانایی استفاده از چندین نوع پانسمان است. استفاده از PPWB در بیمارانی که دچار ناهنجاری شدید پا هستند یا افراد ناسازگار، محدود است.
بریس یا ارتز هم تراز کننده:
پس از رفع تورم و اریتم و ثبات رادیوگرافیک، بسته به ادم قدامی باقیمانده، TCC به واکر ارتوتیک مهار شارکو (CROW) یا بریس حامل تاندون کشکک تغییر میکند. اگر ادم قدامی ادامه یابد، از سیستم CROW full-enclosure استفاده میشود. این دستگاه به مدت شش ماه تا دو سال استفاده شده تا زمانی که پای ثابت حاصل شود. سپس میتوان برای بیماران کفشهای عمیق با کفیهای سفارشی یا ارتز قرار داد تا هرگونه تغییر شکل باقیمانده را در خود جای دهد. بازگشتن به کفش معمولی پا ممکن است در همه موارد امکان پذیر نباشد.
پزشک ممکن است اولین کسی باشد که ترومای جزئی اندام تحتانی را در یک بیمار نوروپاتیک ارزیابی میکند. اگر یافتههای رادیوگرافی طبیعی باشد، یک دوره یک تا دو ماهه بیحرکتی با تحمل وزن و به دنبال آن پوشیدن کفش حمایتی توصیه میشود. تشخيص فرآيند شارکوييد در 25 درصد بيماران به تأخير ميافتد اما تشخيص زودهنگام ميتواند از قطع عضو جلوگيري کند.
جراحی پای شارکو:
اگر پای شارکو به طور قابل توجهی ناپایدار شده باشد یا اینکه به هیچ وجه نتوان آن را مهار کرد یا از آن حمایت کرد، ممکن است پزشک جراحی را توصیه کند. همچنین اگر زخمی وجود دارد که بهبود نمییابد، ممکن است نیاز به جراحی داشته باشد. تکنیکهای جراحی عبارتند از:
- استئوتومی ترمیمی
- فیوژن مچ پا
- اگزوستکتومی
- قطع عضو و نصب پروتز
جلو گیری از ایجاد پای شارکو:
در برخی موارد میتوان از ایجاد پای شارکو جلوگیری کرد:
- اگر دیابت دارید، با کنترل سطح قند خون میتوان به کاهش آسیب عصبی کمک کرد.
- افرادی که دیابت دارند یا در معرض خطر نوروپاتی هستند، باید تا حد امکان از آسیب یا ضربه به پاهای خود اجتناب کنند. لذا از ورزشهایی که ممکن است روی پاها تأثیر بگذارد، مانند فوتبال اجتناب کنید.
- برای بررسی علائم اولیه، روزانه خودآزمایی کنید.
- اگر از الکل یا سایر مواد بیش از حد استفاده میکنید، یک محیط توانبخشی ممکن است به توقف رفتاری که شما را در معرض خطر ابتلا به پای شارکو قرار میدهد، کمک کند.
- دستورالعملهای پزشک خود را دنبال کنید و به طور منظم چکاپهای حرفهای را انجام دهید.
سکته مغزی زمانی ایجاد می شود که ناحیه ای از مغز نتواند خون کافی دریافت کند. این وضعیت ممکن است به دلایل مختلف رخ دهد. پس از سکته مغزی مهم است که با استفاده از ابزار و روشهای مختلف بتوان بیمار را تاحد امکان و هرچه سریع تر به زندگی عادی بازگرداند. استفاده از ارتزهای دست و پا علاوه بر روشهایی مانند فیزیوتراپی و ورزش درمانی، نقش مهمی در توانبخشی بیماران سکته مغزی دارد. شما می توانید برای تهیه ارتزهای مخصوص این بیماران، مانند ارتز مچ پا (AFO)، ارتز زانو مچ پا (KAFO) و اسپلینت دست به مرکز پلی کلینیک تخصصی ارتوپدی فنی دکتر فروغ، مراجعه نمایید. لطفا جهت کسب اطلاعات بیشتر و مشاوره با کارشناسان این مرکز، از طریق تماس با شماره تلفن 02166576424 و شماره واتس آپ ٠٩٣٩٦٩٨٤٤٣٠اقدام فرمایید.
آدرس مطب : تهران ، بزرگراه چمران ، ابتدای باقرخان غربی ، پلاک 89 قدیم ، 26 جدید ، طبقه همکف
تلفن : 66576424 - 021
نظرات کاربران درباره این مطلب :

این فرم صرفا جهت دریافت نظرات ، پیشنهادات و انتقادات کاربران در مورد مطلب فوق میباشد .
به سوالات پزشکی در این بخش پاسخ داده نمیشود .
از ارسال پیام های تبلیغاتی در این بخش خودداری نمایید .
حداکثر طول مجاز برای متن پیام 500 کاراکتر است .